SACROILIÍTE BILATERAL
HISTÓRIA
CLÍNICA:
Paciente
sexo masculino, 45 anos, lombalgia há mais
de 1 ano, teste de Schober e HLA B27 positivo.
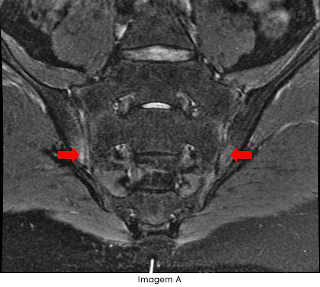
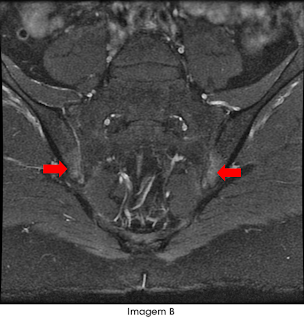
Imagens no plano coronal oblíquo: (A) Sequência T2 com supressão de gordura mostrando irregularidade da superfície articular de ambos os componentes das articulações sacroilíacas, principalmente nas porções anteriores, com edema do osso subcondral. (B) Na sequência T1 pós-contraste endovenoso observou-se realce intra-articular caracterizando sinovite.
Imagens no plano coronal oblíquo: (A) Sequência T2 com supressão de gordura mostrando irregularidade da superfície articular de ambos os componentes das articulações sacroilíacas, principalmente nas porções anteriores, com edema do osso subcondral. (B) Na sequência T1 pós-contraste endovenoso observou-se realce intra-articular caracterizando sinovite.
Axial T1
pós-contraste endovenoso (C) demonstrando o realce na origem dos ligamentos iliolombares,
caracterizando entesite.
CRITÉRIOS DIAGNÓSTICOS (ASAS 2009)
Rudwaleit M. Ann Rheum Dis. 2009
COMENTÁRIO:
O envolvimento das articulações sacroilíacas nas espondiloartrites axiais ocorre com grande frequência, sendo que a primeira manifestação costuma ser a sacroiliíte. Durante anos, os achados radiográficos foram considerados como marca registrada, no entanto sabemos que estes achados refletem apenas os danos estruturais ao invés de inflamação ativa. Na última década, o campo das espondiloartropatias sofreu grandes alterações, em grande parte movidas pelo desenvolvimento de novas drogas para o tratamento da espondilite anquilosante. A Sociedade Internacional de Espondiloartropatias dedicou seus últimos anos na reavaliação dos critérios de classificação já existentes e para o desenvolvimento e validação de instrumentos de diagnóstico, para facilitar o diagnóstico precoce e a avaliação da resposta ao tratamento. A ressonância magnética (RM) foi uma das principais mudanças, apresentando papel importante na avaliação da doença. Além de ser um dos principais critérios diagnósticos, como demonstra a tabela acima, a RM pode servir como avaliação da atividade da doença, permite o monitoramento e pode fornecer orientação para o tratamento.
Referências Bibliográficas
1. Rudwaleit M, van der Heijde D, Khan
MA, Braun J, Sieper J. How to diagnose axial spondyloarthritis early. Ann Rheum
Dis 2004;63(5):535–543.
2. Sengupta R, Stone MA. The
assessment of ankylosing spondylitis in clinical practice. Nat Clin Pract
Rheumatol 2007;3(9):496–503.
3. Braun J, Sieper J. Ankylosing
spondylitis. Lancet 2007;369(9570):1379–1390.
4. Jacobson JA, Girish G, Jiang Y,
Resnick D. Radiographic evaluation of arthritis: inflammatory condi- tions.
Radiology 2008;248(2):378–389.
5. Braun J, Sieper J. The sacroiliac
joint in the spondyloarthropathies. Curr Opin Rheumatol 1996;8(4): 275–287.
6. Braun J, Bollow M, Sieper J.
Radiologic diagnosis and pathology of the spondyloarthropathies. Rheum Dis Clin
North Am 1998;24(4):697–735.
7. Sieper J, Rudwaleit M, Baraliakos
X, et al. The Assessment of SpondyloArthritis international Society (ASAS)
handbook: a guide to assess spondyloarthritis. Ann Rheum Dis 2009;68 (suppl
2):ii1–ii44.
8. van der Linden S, Valkenburg HA,
Cats A. Evaluation of diagnostic criteria for ankylosing spondylitis: a
proposal for modification of the NewYork criteria. Arthritis Rheum
1984;27(4):361–368.
9. Amor B, Dougados M, Mijiyawa M.
Criteria of the classification of spondylarthropathies [in French]. Rev Rhum
Mal Osteoartic 1990;57(2):85–89.
10. Dougados M, van der Linden S,
Juhlin R, et al. The European Spondylarthropathy Study Group preliminary
criteria for the classification of spondylarthropathy. Arthritis Rheum
1991;34(10): 1218–1227.
11. Feldtkeller E, Khan MA, van der
Heijde D, van der Linden S, Braun J. Age at disease onset and diagno- sis delay
in HLA-B27 negative vs positive patients with ankylosing spondylitis. Rheumatol
Int 2003;23 (2):61–66.
12. Rudwaleit M, Jurik AG, Hermann KG,
et al. Defining active sacroiliitis on magnetic resonance imaging (MRI) for
classification of axial spondyloarthritis: a consensual approach by the
ASAS/OMERACT MRI group. Ann Rheum Dis 2009;68(10):1520–1527.
13. Gaspersic N, Sersa I, Jevtic V,
Tomsic M, Praprotnik S. Monitoring ankylosing spondylitis therapy by dynamic
contrast-enhanced and diffusion-weighted magnetic resonance imaging. Skeletal
Radiol 2008; 37(2):123–131.
14. Puhakka KB, Melsen F, Jurik AG,
Boel LW,Vesterby A, Egund N. MR imaging of the normal sacroiliac joint with
correlation to histology. Skeletal Radiol 2004;33(1):15–28.
LIPOMA ARBORESCENTE
HISTÓRIA
CLÍNICA:
Paciente do
sexo feminino, 45 anos, com edema e redução da amplitude do movimento do
joelho, de longa data.
Imagens no plano sagital (A e B) do joelho direito na ponderação DP, mostrando formação expansiva intra-articular, de aspecto "frondoso", envolvendo principalmente o compartimento suprapatelar.
C D
Imagens no plano coronal T1 (C) e T2 com FAT (D), demonstrando a formação expansiva apresentando alto sinal em T1 e queda do sinal na ponderação T2 com supressão de gordura, caracterizando conteúdo adiposo.
COMENTÁRIO:
O lipoma arborescente é uma lesão
intra-articular benigna e rara, de etiologia desconhecida, caracterizada por
proliferação das vilosidades sinoviais e substituição difusa do tecido sinovial
por células gordurosas maduras. A lesão é mais freqüente em adultos e
distribui-se igualmente entre os sexos. Na maioria das vezes é monoarticular,
habitualmente envolvendo o joelho, principalmente o recesso suprapatelar. Pode
envolver outras articulações, tais como ombro, quadril e cotovelo e pode estar
associado a artropatia crônica. Seu diagnóstico pode ser feito através de exames
por imagem, dentre eles o ultrassom, a tomografia computadorizada e a
ressonância magnética, que é o padrão ouro. O lipoma arborescente apresenta
aspecto frondoso, com alto sinal nas sequências T1 e T2, com queda do sinal nas
sequências com supressão de gordura (inferindo conteúdo adiposo). Como a entidade
é benigna, geralmente o tratamento é conservador, entretanto nos casos
sintomáticos, a sinovectomia pode ser realizada.
Referências Bibliográficas
1. Senocak E, Gurel K, Gurel S et-al. Lipoma arborescens
of the suprapatellar bursa and extensor digitorum longus tendon sheath: report
of 2 cases. J Ultrasound Med. 2007;26 (10): 1427-33. J Ultrasound
Med (full text) - Pubmed citation
2. Giant synovial lipoma arborescence of the right knee
in a 76-year-old diabetic woman with purulent joint effusion. Çukur S, Belenli
OK, Yücel I, Yazici B. Aegean Pathology Society, APJ, 3, 10–13, 2006.
3. Meyers SP. MRI of bone and soft tissue tumors and
tumorlike lesions, differential diagnosis and atlas. Thieme Publishing Group.
(2008) ISBN:3131354216. Read it at Google Books - Find
it at Amazon
4. Manaster BJ, Disler DG, May DA et-al. Musculoskeletal
imaging, the requisites. Mosby Inc. (2002) ISBN:0323011896. Read it at Google Books - Find
it at Amazon
5. Sheldon PJ, Forrester DM, Learch TJ. Imaging of
intraarticular masses. Radiographics. 25 (1): 105-19. doi:10.1148/rg.251045050 - Pubmed citation
6. Greenspan A, Jundt G, Remagen W. Differential
diagnosis in orthopaedic oncology. Lippincott Williams & Wilkins. (2006)
ISBN:0781779308. Read
it at Google Books - Find
it at Amazon
7. Yan CH, Wong JW, Yip DK. Bilateral knee lipoma
arborescens: a case report. J Orthop Surg (Hong Kong). 2008;16 (1):
107-10. Pubmed
citation

















0 comentários:
Postar um comentário